
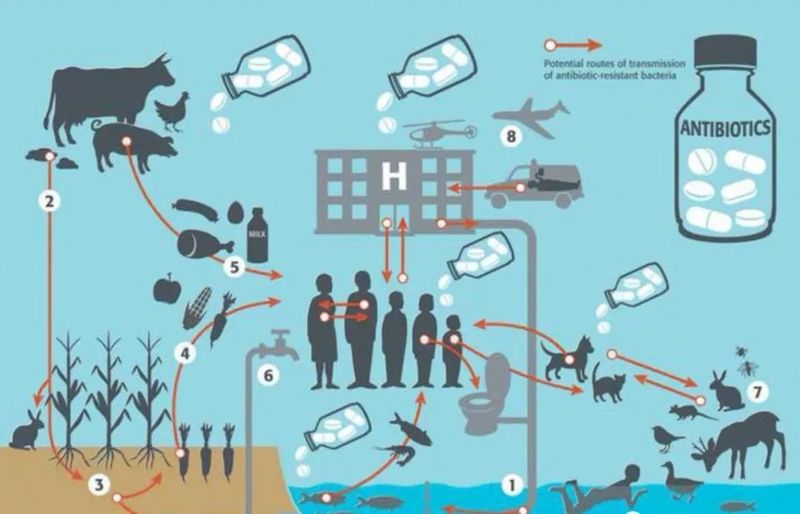
昨日,“中国确诊 18 例超级真菌感染”的新闻登上微博热搜,微信朋友圈也有人纷纷转载该新闻,引起一阵恐慌。
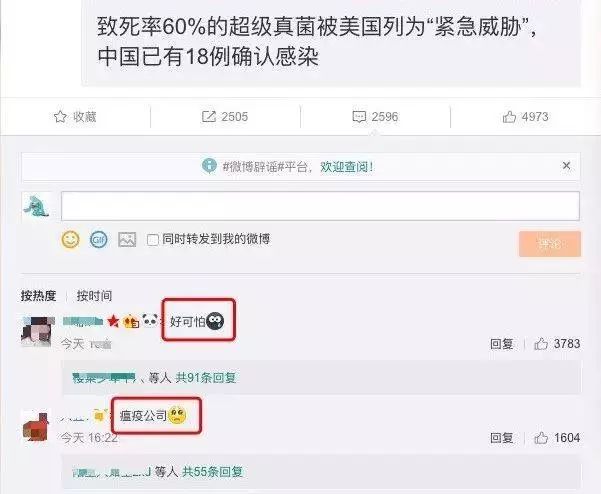
图片来源:微博截图
新闻写道:
据《纽约时报》4 月 6 日的报道,纽约市西奈山医院在去年 5 月为一名老年男子做腹部手术时,发现他感染了一种“神秘而致命”的真菌,医院迅速将其隔离在重症监护室。
90 天后,该男子在院内死亡,但这种致命的真菌却顽强地存活了下来,院方为此对墙壁、病床、门、水槽、电话都进行了特殊消毒,甚至拆除了部分天花板和地板。
目前,这种超级真菌在纽约、新泽西和伊利诺伊等 12 个州流行。
美国疾病控制与预防中心(CDC)近日已将耳念珠菌列入“紧急威胁”名单。据其官网最新通报,全美感染病例已上升到 587 宗,近 50% 的感染者在 90 天内身亡。
而在中国大陆,目前共确认 18 例耳念珠菌临床感染病例。
很多人看完后感到一阵莫名恐慌,认为自己也可能被感染。
事实上,我们完全不必过于恐慌。为什么?
其实,早在 2009 年,就有研究者在一名日本患者的外耳道分泌物中发现这种耳念珠菌。耳念珠菌是一种院内感染菌,普通大众并非易感人群。
何为院内感染菌?
简单的说,就是在医院内获得的感染,一般发生在本身有基础疾病的人身上(尤其是住院病人),正常人不易感染。
这种超级真菌感染主要是发生在长期使用静脉 / 动脉留置导管、外科手术后或是免疫缺陷的患者身上,普通人群大可不必过于恐慌。
美国 CDC 也曾警告过医疗机构,耳念珠菌通常是通过伤口、呼吸机与导管感染病人,特别是住院与长期护理机构内的病患特别易患。
也就是说,不是长期使用导管、没有严重免疫缺陷的住院患者基本没有感染风险。
为什么美国 CDC 如此关注耳念珠菌?
耳念珠菌是一种新兴的真菌,美国 CDC 之所以关注耳念珠菌主要有三个原因:
耳念珠菌一般具有多重耐药性,这意味着它可以抵抗常用于治疗该菌感染的多种抗真菌药物。就算临床常用的氟康唑对它也是束手无策,治疗困难,可导致死亡。诊断和鉴定困难。难以通过标准的实验室方法对该菌进行识别鉴定,在没有特定技术的情况下,可能会错误地鉴定为其他念珠菌。该菌已引起医疗机构的院感爆发。因此,关键是要快速识别住院患者的耳念珠菌,以便医疗机构可以采取预防措施来阻止其蔓延。
北京大学医学部检验学系主任、北京大学人民医院检验科主任王辉也曾说:“超级真菌能长时间存活于患者和医护人员的皮肤及医院设施表面,若感染控制措施不力,容易导致院内爆发性感染。”
医院如何进行有效的感染预防和控制?
2017 年 8 月英国公共卫生部门(PHE)对目前的耳念珠菌指南进行了更新,具体感控措施如下:
患者关键感控措施:
1. 单间隔离定植或感染者,要求单间有独立的卫浴设施。
2. 对于从感染的医院或国外医院转来的患者,均采取隔离措施,直至获得筛查结果。
3. 严格遵守标准预防措施,用流动水和皂液洗手,再用速干手消毒剂消毒双手。
4. 个人防护装备如手套和围裙,如果有接触患者皮肤或患者血液、体液风险,应穿隔离衣。
5. 个人防护用品应在洗手后、进入房间或患者区域前穿戴好,并在患者房间内脱下并丢弃,离开前应彻底洗手并用速干手消毒剂擦拭双手。
6. 患者和探视者需要掌握感染预防措施(可以使用宣传册),包括手卫生和如何使用围裙。
7. 应考虑使用一次性物品,如血压计袖带、枕头等,特别是在暴发期间。
终末消毒
1. 一旦患者离开环境,就应进行终末消毒,先清洁后消毒所有患者及医务人员手可能接触到的地方。
2. 如果使用任何非接触式消毒(如气态过氧化氢或紫外线),应在其之前进行充分的清洁。
3. 如果病人需要医技检查或手术,应排在当天最后一位,环境清洁同前所述。
设备的清洁消毒
1. 所有设备应按照生产商的说明书来清洁。
2. 应特别注意复用器械的清洁消毒,如脉搏血氧仪、温度计探头等。
废物和织物的处理
1. 应注意合理包装,避免废物和织物污染环境。
2. 在儿科和新生儿科应注意正确处置用过的尿布。
3. 任何时候不应在洗手池中丢弃或清洗污染的物品。
写在最后
这次的“超级真菌”感染之所以造成如此大的群体恐慌,最主要的是它击中了所有人最担忧的部分——60% 死亡率、18 例中国病例、大部分病人在 90 天内死亡...... 这让我们想起了 16 年前的“非典型肺炎”。
当然,在传播过程中,一些重要信息被有意无意忽略掉了——这是一种古老的病菌,这种病菌对一般人不会有影响,中国发现的菌株对药物敏感等。这部分,需要媒体及专业人士的及时跟进宣传,也需要我们所有人科学地去了解。
虽不可过分恐慌,但这次事件也给我们提了个醒,抗生素滥用的恶果已经初显,耳念珠菌在美国的爆发就是例子。关于如何控制“超级真菌”的进一步蔓延,如何解决抗生素滥用的问题,我们将持续关注。
特别鸣谢:
复旦大学附属华山医院抗生素研究所 陈轶坚
苏州大学附属儿童医院药剂科/感染时间主编 周密
我国发现耐药超级真菌,致死率60%,已确诊18例
这两天,“中国已确认18例超级真菌临床感染病例”的新闻在朋友圈刷屏了……这种被称为超级真菌的耳念珠菌来源目前还不明确,普遍认为,这是新近进化出来的、快速适应人体宿主环境能力的新物种,主要引起血液感染,致死率高达60%。
美国疾病控制与预防中心(CDC)已将耳念珠菌列入“紧急威胁”名单。据其官网最新通报,全美感染病例已上升到587宗,近50%的感染者在90天内身亡。
实际上,耳念珠菌是一种院内感染菌,普通大众并非易感人群。
去年5月,一名老人被送往美国西奈山医院(Mount Sinai Hospital)布鲁克林分院接受腹部手术。在医院的验血报告里,医生发现他感染了一种新的真菌,Candida auris, 耳道假丝酵母菌,也被称为耳道念珠菌。
这种真菌感染对免疫力低下的人来说是致命的,而且对这种真菌感染的治疗方法目前还不充分,医院的医生们只能迅速将这位老人隔离在重症监护室里。
在医院住了90天后,这位老人还是不幸去世了。但导致他死亡的这种真菌却还顽强地留存在这家医院里,房间的天花板、地板、电线、水槽、窗帘、墙壁、器具上到处都是它的踪迹。医院不得不动用了一些特殊的清洁设备,甚至拆毁了一部分天花板和地砖才消除干净。
之所以那么难消除,是因为耳道假丝酵母菌具有非常强的耐药性,部分甚至能对于目前已有的三种主要抗真菌类药物全部具有耐药性,同时它的致死率还非常高。
所以,它也是被看作是人类目前面临的耐药性病菌中的头号威胁。
这些耐药性强的病菌的出现、给建立在抗生素、抗真菌药物的基础上的现代医学,带来了一个全新纬度的、可怕的难题。
根据华盛顿医学院报道,目前每年全球大概有70万人感染了此类耐药性病菌,平均有16万会在感染后因此死亡;如果继续任由这些耐药性病菌发展,到了2050年,每年全球大概会有1000万人死于此类感染,超过因癌症死亡的人数。
然而,直到感染并致死的人数已经多达万计,公众对这种耐药性病菌感染的问题却知之甚少。
每当媒体想要针对一次次案例细细追问时,西方很多国家医疗系统的官员们却做出了相似的反应:回避、拖延、甚至刻意向公众隐瞒耐药性病菌的感染和传播问题。
而他们给出的理由也大致相似:面对这种耐药性病菌感染的爆发,公众也无能为力,既然知道了也没用,如此何必让大家徒增恐慌呢?
普通公众面对耐药性病菌问题,真的毫无还手之力吗?
到底是什么原因导致的耐药性病菌的飞速发展和传播?
到底应该怎样做,才能在这一场新的“人类与病菌”的战争中,找到新的胜利的方法,重新获得主导权呢?
耐药性病菌的出现,是抗生素、抗真菌药滥用的结果?
在了解耐药性病菌到底危险在哪里前,可以先来简单回顾一下,为什么对于现代人来说,普通病菌感染听起来并不危险。
然而对于以前的人来说,经常摔伤了腿,然后感染就挂了。 或者被猫猫狗狗咬伤,然后感染就挂了。 体内感染了一些细菌,处理不好然后就挂了.... 这其中的最大原因,都是因为细菌感染。 之前的人,对于感染的治疗手段比较少。
一直到1940年代初浓缩的青霉素被研制出来并在二战中广泛使用,人类才算是找到了一种稳定的、易于使用的、不良反应较少的对抗病菌感染的武器。
在那之后,科学家们顺着青霉素的方向,分离出了更多不同种类的抗生素和抗真菌药物,这极大地降低了人类由于感染导致的死亡率。可以说,青霉素的发明是人类战胜致死微生物的历史上,具有里程碑意义的成就。
直到今天,人们都还在依靠各类抗生素治疗各种病菌引起的疾病。
不仅对付人类的疾病,也用来对付人类珍视的农业作物的疾病。抗生素、杀菌剂在农业方面的广泛使用,大大的提高了农业产量,保证了牲畜们的健康。
可以说是抗生素、杀菌剂就像是人类面对致病微生物的一把利剑,在过去的大半个世纪里,给了人类无往不胜的力量去战胜各种感染。
但是,耐药性病菌的出现,让这把利剑失效了。
这就像是病菌界在被人类的抗生素摁在地上打了半个世纪后,终于培养出了一堆新的战士:它们对抗生素不敏感,能够产生一些特别的物质,反杀原本要杀死它们的抗生素。
而这些耐药性病菌的大范围,说到底也是人类造成的。
虽说具备天然耐药性的病菌在自然界中本来也是存在的,但当人类开始长期大范围使用抗生素等药物后,原本占多数的不耐药的菌株被杀死了,而有耐药性的菌株幸存后,就开始大量繁殖。
这就像是抗生素等药物的压力,给致病菌们制造了一个“优胜劣汰”的环境,让那些更强的耐药病菌被筛选出来,从而发展出新的一代都具备耐药性的病菌。
所以,过去几十年里,一直都有科学家们在呼吁,要警惕抗生素和杀菌剂的使用。抗生素和抗菌药物的滥用,最终一定会导致具备强耐药性的致病菌类的出现。而人类对新的药物的研发速度,能不能更得上细菌们更新换代的速度,还是个大大的问题。
但是警告归警告,科学家们提醒的危险,对普通大众而言仿佛是一个事不关己的未来。普通人们最关心的,永远是眼下的安危和利益:人生病了,抗生素就在手边,用了就能迅速摆脱病痛,不用却可能会面对伤病死亡威胁;农作物生病了,抗生素农药近在咫尺,用了就能保证作物健康成长,不用这一季收成可能全归为零…
大众对抗生素的依赖性,从个体角度而言,实在是难以苛责。于是,情况就如同科学家们所预料的那样,耐药性病菌在人为的优胜劣汰的环境中,一步步发展到了今天:
一个又一个具有耐药性病菌被发现,
一种又一种曾经有效的抗生素,在新的敌人面前失效了,
许多人因此患病、去世,而医学界还没有找到对付这种耐药性病菌更好的办法。
在大众还没有感知到的时候,这种危险已经在全球蔓延开了…
因为公众无能为力,所以没必要告诉他们?
在明白耐药性致病菌类的危险后,就能明白目前人类面对的是怎样棘手的一个健康难题。
在2016年,世界卫生组织领导人正式在联合国大会上呼吁,要求各国在抗生素使用方面采取更多的限制措施,以应对耐药性致病菌的危机。但是,不管怎么呼吁,医院、诊所、农业中过度使用抗生素的情况仍在继续。于是新的耐药性病菌仍然在不断出现和传播。
一项来自美国华盛顿大学医学院的研究数据,清晰地展现了当下耐药性病菌的危险:在2010年时,美国每年平均有2.3万人因耐药性病菌的感染而死亡;而到了2019年时,美国每年因为这类感染死亡的人数,已经增加到16.2万;与此同时,全球大概每年有70万人因此死亡。
而一项由英国政府资助的研究表明,则揭示了耐药性病菌的发展趋势:
虽然目前来说,这些受耐药性致病菌类威胁最严重的,主要还是那些免疫力低下的人群,如新生儿和老年人、吸烟者、糖尿病患者等。但除非开放出更有效的新药,且严格地限制不必要的抗生素使用,否则到了2050年,全世界范围内每年将有1000万人死于此类耐药性致病菌类的感染,超过每年因为癌症死亡的人数。
光从数字来看,问题已经如此严重了,为什么普通人们似乎依然感觉不到危险?
其实,这种“不知情”,并非是因为对这个问题感到麻木或者媒体不作为选择刻意不报道,而是国外一种流行于医院和政府相关机构的政策引起的:对于这些耐药性病菌的感染病例、致死病例,医院和地方政府都不愿意透露太多,因为害怕被看作是感染中心,害怕影响医院声誉。
所以在疫情发生时,医疗机构选择不对公众公开;一直到疫情已经发展到瞒不住的时候,才回过头来解释:公众知道了也于事无补,何必徒增恐慌呢?
而上文中提到的目前最危险的“头号耐药性病菌”耳道假丝酵母菌,也是在这样的情况下,从出现到爆发,拖延了快10年才被公众知晓…

为了医院声誉,就能隐瞒疫情,那今后的患者怎么办?
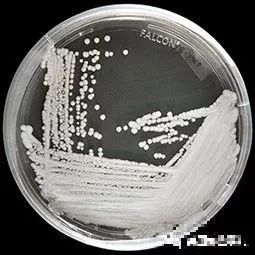
目前世界上关于耳道假丝酵母菌的最早的记录,是2009年时,在日本一名女性的外耳道分泌物中发现的。虽然在那次检查中,日本的医生发现这是一种新的病菌,但当时它看起来是无害的,与其他可以用抗生素治疗的病菌非常相似。所以即使发现它有耐药性,也没有进行深入的研究。
在那之后直到2016年,几乎所有发现了耳道假丝酵母菌的医院,都没有对公众发布关于这种病菌爆发的信息。
2015年底,伦敦帝国理工学院的传染病专家Johanna Rhodes博士接到了伦敦郊外的医疗中心Royal Brompton的请求支援的电话,表示医院在几个月前发现了耳道假丝酵母菌,但经过重重努力医院发现无法清除它,它已经在医院扎根了。他们希望博士能来医院帮助团队确定这种真菌的遗传特征,最终找到彻底清理它的办法。

Rhodes博士
Rhodes博士听到后感觉大事不妙,迅速赶往医院指导医院消除这种真菌。在她的指导下,医院的工作人员用一种特殊装置,在住过耳道假丝酵母菌感染患者的病房里,喷射过氧化氢喷雾。理论上喷雾能够冲刷房间里的每个角落和缝隙,并杀死这些真菌。
喷了一周后,工作人员们在房间中央放了一个沉淀板,上面有一些凝胶,可以作为任何幸存微生物生长的地方。工作人员们以此来检测一周的喷雾杀菌是否成功,但最终心情沉重地发现,在那块涂了凝胶的沉淀板上,只有一种生物在顽强生长,就是耳道假丝酵母菌。
耳道假丝酵母菌还在生长、传播,但关于它的消息却被封锁了起来:这个医院是一个专门治疗肺部和心中疾病的医院,吸引大量来自中东和欧洲各地的富裕的患者。如果向公众公布消息,会引起“不必要”的恐慌,让大家把这个医院“误看做”是一个被感染的中心,但当时的感染情况并没有那么严重。所以,最终Royal Brompton只向英国政府报告了感染情况,但英国政府却没有将这件事向公众公开。
一直到2016年6月底,才有一篇医学论文揭露了Royal Brompton的这次疫情爆发。根据这篇论文信息,当时医院里有50例感染了耳道假丝酵母菌的病例,但医院只是将ICU关闭了11天,并将重症监护病人们转移到了另一层,除此之外并没有对此事进行任何别的公告。
在这篇论文发出之后,医院面对媒体的质问最终才承认了隐瞒疫情一事。表示之所以没有发新闻稿说明疫情的事情,只是为了不让公众感受不必要的恐慌。

同样的情况,2016年还出现在了西班牙的瓦伦西瓦的另一家医院里:在这个有992个床位的医院里,出现了372名携带耳道假丝酵母菌的患者。其中有85人不仅仅是携带,还出现了血液感染的情况。最终有41%的感染者,在30天内死亡。
这样高的致死率无疑是让人恐惧的,也许是为了安抚大众的恐惧,医院在之后发布声明表示,在一个月内杀死这41%患者的,不一定就是耳道假丝酵母菌。或许只是死于一些别的潜在疾病。这个声明之后,这所医院再也没有针对此事发布任何公告。面对记者的采访邀请,医院的医生和负责人也都统一拒绝了,因为这关乎医院的公众形象。
这种说法无疑是会激怒大众的:
人们有权知道哪些医院出现了感染疫情,以此来为自己的就医去向做出更好的选择。
尤其是那些要做手术的人,更有权利知道自己所在的医院中有没有可能会让自己患病致死的超级病菌。
美国疾控中心发布警告:一半的耳道假丝酵母菌感染者在90天内死亡
或许是公众的反应让美国疾控中心感到紧张,于是在两所医院隐瞒疫情的事情曝光后不久,美国的疾控中心在2016年11月,向全国医疗机构发送了关于耳道假丝酵母菌的警告,并建立了一个电子邮箱,用于收集全国范围内有关此类病菌的病例报道。

他们原以为可能每个月只会出现一两个病例,然而实际情况是,这个邮箱在几周内就被各种病例报道邮件塞满了,而且还有很大一部分,是多年前就出现了的病例。
例如,在2013年5月时,就有一名来自中东的61岁女性患者,在纽约住院治疗肺部问题时,感染了耳道假丝酵母菌并最终去世。然而当时医院在检测出病菌时并没有考虑太多,一直到三年后疾控中心收集相关信息,才想起把这个病例发送出去….
根据美国疾控中心的统计数据,美国目前已经发现了587例感染了耳道假丝酵母菌的病例,大多来自纽约、新泽西和伊利诺伊,其中有将近一半的耳道假丝酵母菌感染者在90天内死亡。

通过对这些病例的研究,医生们发现超过90%的耳道假丝酵母菌,至少对1种主流抗菌药物有耐药性;有30%的耳道假丝酵母菌至少对两种主流抗菌药物有耐药性;还有一少部分,居然对全部三种主要抗菌药物都具有耐药性。
这种致死率和耐药性是非常可怕的,而医学界们到现在都无法确定,这种耐药性真菌最初是起源于哪里。但却可以肯定,它已经迅速传播,并快要“无处不在”了。
目前从已经公布的情况来看,至少有包括韩国、巴基斯坦、印度、南非、肯尼亚、科威特、哥伦比亚、委内瑞拉和英国等至少12个国家报告发现了耳道假丝酵母菌感染病例...可以说除了南极洲,基本每个大洲都有这种病菌的踪迹了,但这并不能代表这种病菌已经开始在洲际间传播。
生们的研究结果显示,这些不同地方发现的耳道假丝酵母菌的基因有四种不同的形式,同一国家或者大洲的耳道假丝酵母菌非常类似,不同大洲的却差异非常大。而这种差异,意味着这些病菌在数千年前就已经出现分化了,所以不可能是来自于同一起源地。但不知道为什么,它们会几乎在同一时间段爆发并扩散。
荷兰的科学家Vallabhaneni博士推测,这种“不同起源地的耐药病菌在同一时间的爆发”听起来难以置信,但可能就是人类在农业上大量使用抗菌剂的结果:在世界范围内,几乎所有的常见农作物,都离不开抗菌类农药的培育。
目前在这些大量使用抗菌剂的土地中,都发现了耐药性菌类的存在,耳道假丝酵母菌可能也是其中一种。这些原本可能没有出头之日的病菌,在蛰伏了数千年后,由于人类在农业上大量使用杀菌剂,导致它们的生存环境发生了改变,在别的耐药性病菌被淘汰后,它们终于脱颖而出。
追溯这些病菌的原始来源已经没有太大意义了,了解它们为何能发展至此,并找到对付它们的办法,才是目前的紧要任务。

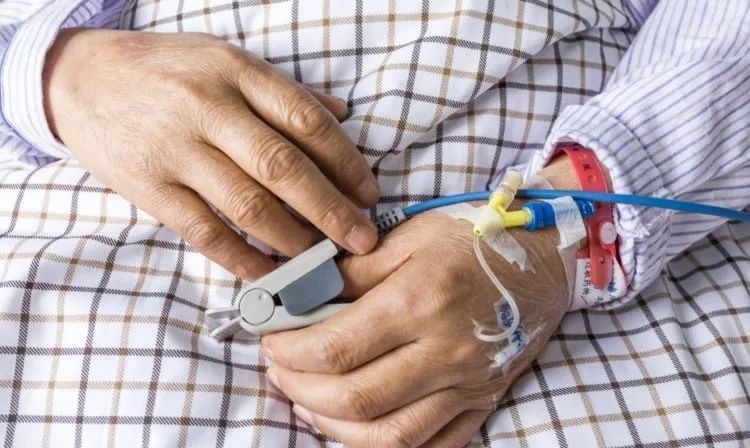
免疫力低下者成为高危人群,除了隔离又能怎样?
在2016年美国疾控中心发起警告后,全球范围内关于这种病菌的认识有了大幅度的提升。但是,有了更多的认识却没有找到合适的办法时,大多数人们面对这种威胁的第一反应,都是且只能是远离。
国家报道,在美国芝加哥,一些养老院里50%的居民身体中都检测出了耳道假丝酵母菌。携带并不代表感染和致病,但在这些医院里的护工,都在报道公开后出现不同程度的恐慌:害怕接触居住在养老院的老人们,尤其是那些被检测出携带病菌的人。

同样的情况也出现在纽约的一些医院里:医院里的年纪大的患者因为抵抗力弱,往往也更容易成为这类病菌的受害者,他们也不同程度地受到了歧视和“隔离”。
比如,29岁的女性Jasmine表示,去年春天她去医院探望她感染了耳道假丝酵母菌的72岁的父亲时,发现父亲躺在沾满了自己粪便的床上已经一个小时了,他一直在呼喊护士,希望有人能来帮他带他去厕所,但是一个小时里一直没人回应:有医生和护士,隔着房间窗户看到了他,却选择视而不见,因为他们知道他感染了耳道假丝酵母菌,害怕被传染而不敢去碰他…
最终,Jasmine的父亲顺利出院了,并被告知他身上的病菌已经被清除了。可是,在面对媒体采访时,他们一家却还是选择匿名:他们也不愿意再和这种病菌沾染上任何关系,不希望别人知道他感染过这种病菌而区别对待他…
目前,虽然还没有找到对付这种耳道假丝酵母菌感染的确切有效的办法,但根据这些病例研究的经验来看,这些病菌的感染主要是在医院里发生的。而医院通过更好的环境清洁和感染控制,有助于阻止这些病菌的传播。
另外,感染病菌的人群主要是年长者或者本身患有严重疾病的病人,所以提高人群的免疫力也对阻止这种病菌的传播有一定作用。
但总的来说,如果不能找到限制抗生素、抗菌类药物滥用的方法,下一次更严重的耐药性病菌感染疫情的爆发,只是时间问题…
面对耐药性病菌这个新的威胁,或许作为普通大众,只能保持警惕的姿态,保护好易受感染的人群,等待类似于青霉素那样的利剑再次出现,让人类在这场和病菌的作战中再次寻得胜利…
ref:
https://www.nytimes.com/2019/04/06/health/drug-resistant-candida-auris.html
https://en.wikipedia.org/wiki/Candida_auris
https://www.cdc.gov/fungal/candida-auris/index.html


